مطالب علمی (66)
زیر مجموعه ها
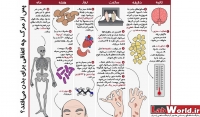
پس از مرگ چه اتفاقی برای بدن ما می افتد؟ در این پست به بررسی دقیق اتفاقات پس از مرگ به روایت تصویر می پردازیم.
ثانیه
1- فعالیت مغزی ناگهان زیاد شده و سپس متوقف میشود.
2 -دمای بدن هر ساعت حدود 0.9 درجه سانتیگراد افت میکند تا به دمای اتاق برسد.
دقیقه
3- سلول های بدن به علت کمبود اکسیژن شروع به مردن کرده و سپس تجزیه شدن و نشت کردن آن ها شروع میشود. شروع فرآیند فساد، تعفن و پوسیده شدن.
ساعت
4- کلسیم در ماهیچه ها ساخته شده و باعث انقباض میشود. این پدیده که جمود نعشی نام دارد تا 36 ساعت ادامه مییابد.
5- در نهایت ماهیچه ها شل میشود که باعث میشود باقیمانده ادرار و مدفوع از بدن دفع شوند.
6- پوست به خاطر خشک شدن منقبض میشود. این فرآیند باعث میشود اینگونه به نظر برسد که موها و ناخن ها در حال رشد هستند.
7- جاذبه، خون را به پایین جمع کرده که باعث میشود روشنی پوست کمرنگ شده و لکه های قرمز رنگ در آن پیدا شود.
روز
8- نقاط سبز رنگ روی بدن ایجاد میشود چون آنزیم های اعضای بدن معمولا به کمک باکتری ها شروع به هضم کردن اعضا میکند.
9- بدن بسیار بد بو میشود چون شروع به آزاد کردن مواد شیمیایی مانند پودرسین و کاداورین میکند.
هفته
10- حشرات بدن را می خورند. کرم ها و لاروهای حشرات میتوانند 60% بدن را طی یک هفته هضم کنن.
11- رنگ پوست بنفش و سپس سیاه میشود چون باکتری ها به هضم کردن بدن ادامه میدهند.
12- موی بدن میریزد.
ماه
13- اگر بدن در دمای 10 درجه ی سانتگراد باشد حدود 4 ماه طول می کشد تا بافت های نرم تجزیه شوند و تنها اسکلت باقی بماند.
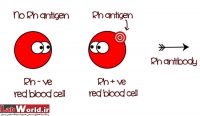
ادامه مطلب...گلبولهای قرمز با فنوتیپ Du در مجاورت با آنتی D آگلوتینه نمیدهند، بلکه واکنش آنتی ژن- آنتی بادی به صورت آغشتگی (coating) است. اثبات آغشتگی گلبولهای قرمز با آنتی D به مفهوم فنوتیپ Du است، که برای این منظور از آنتیهیومن گلبولین با ویژگی ضد Fc مولکول IgG استفاده میشود. آنتی هیومن گلبولین با اتصال به مولکولهای Fc بین گلبولهای قرمز آغشته شده به آنتیکر پل زده و آنها را آگلوتینه میکند.
روش کار
توجه: برای مشاهده بهتر واکنش میتوان حجمهایی که در اینجا ذکر شده را ۲ برابر کنید.
- یک قطره آنتی D از جنس IgG یا مخلوط IgG و IgM را در یک لوله آزمایش بریزید.
- یک قطره محلول کنترل مناسب را در لوله دیگر ریخته و نشانهگذاری کنید.
- به هر لوله یک قطره از سوسپانسیون ۲ تا ۵درصد گلبولهای قرمز در سرم فیزیولوژی اضافه و مخلوط کنید.
- لولهها را به مدت ۱۵ تا ۳۰ دقیقه در ۳۷ درجه انکوبه کنید و پس از آن با دور ۳۰۰۰ در دقیقه یا ۹۰۰ تا ۱۰۰۰ برای ۳۰ ثانیه سانتریفیوژ کنید.
- با مشاهده آگلوتیناسیون قوی گروه خون را ارهاش مثبت گزارش کنید و احتیاج به مراحل بعدی ندارد. لوله کنترل بایستی منفی باشد.
- در صورت مشاهده واکنش منفی یا مشکوک در لوله تست آن را ۳ الی ۴ بار با سرم فیزیولوژی شسته و در مرحله آخر شستشو بعد از دور ریختن سرم فیزیولوژی با واژگون کردن لوله آزمایش روی پارچه گاز آخرین قطرات سرم فیزیولوژی را جذب گاز کنید.
- یک تا دو قطره آنتی هیومن گلبولین را به لوله آزمایش اضافه کرده و بمدت ۱۵ ثانیه سانتریفیوژ کنید.
- لوله را باتکان دادن ملایم برای آگلوتیناسیون مشاهده کنید. مشاهده واکنش آگلوتیناسیون به مفهوم فنوتیپ Du است.
- چنانچه واکنش منفی بوده و از کارآیی آنتی هیومن گلبولین مطمئن هستید جواب را ارهاش منفی گزارش کنید.
نکته
- انجام تست Du برای تمام اهدا کنندگان خون که در مرحله تست فوری با آنتی D جواب منفی میدهند لازم است.
- انجام تست Du برای نوزادی که مادر دارای گروه ارهاش منفی است لازم است. با مثبت شدن ارهاش یا فنوتیپ Du در نوزاد، مادر کاندیدای تزریق روگام است.
- برای بیماران احتیاجی به انجام تست Du نیست.
- محلول کنترل برای آنتی D با مواد ماکرومولکول محلول شاهد کارخانه سازنده یا آلبومین ۲۲ تا ۳۰% و برای آنتی D در محیط با وزن مولکولی کم آلبومین ۶درصد است.
گفتنی است که برخی از انواع آنتی D منوکلونال قادر به آگلوتیناسیون مستقیم برخی از انواع فنوتیپ Du هستند و تعجبی ندارد که فردی که قبلاً با استفاده از آنتی D نوع انسانی گروهبندی منفی شده است، هم اکنون Rh مثبت گزارش شود.
ادامه مطلب...یکی از راههای ساده برای تشخیص مصرف، سوءمصرف یا وابستگی به انواع مواد مخدر، انجام تستهای ادراری است. این تستها بر پایهی تشخیص مواد، داروها یا متابولیتهای آنها در ادرار عمل میکند.
معمولاً تستها به روشهای مختلف انجام می شود، اما تستهای رایج موجود شامل موارد زیر است:
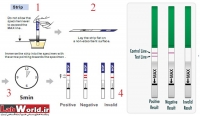
۱ تستهای نواری سریع (Test strip/ Rapid test) که سریع و در مطب قابل انجام است.
۲ تست کروماتوگرافی لایه نازک (Thin layer chromatography: TLC) که در برخی از آزمایشگاهها انجام میشود.
با توجه به رواج تستهای نواری و وجود نگرانی در زمینهی موارد مثبت و منفی کاذب، در این مقاله به بحث دربارهی تستهای نواری میپردازیم:
تستهای نواری
برای سنجش مورفین، حشیش، بنزودیازپینها، آمفتامین، متادون و… تستهای نواری مجزا وجود دارد. اساس تشخیصی این تستها وجود آنتیبادی مونوکلونال علیه مادهی قابل سنجش است. بهعنوان مثال در مورد مورفین، از آنتیبادی مونوکلونال مورفین که از سرم موش تهیه شده است استفاده میشود. چنانچه در نمونهی ادرار مورفین یا متابولیتهای آن وجود داشته باشد، با روش مهاجرت مویرگی به سمت بالا حرکت میکند و با آنتیبادی موجود پیوند (باند) میشود. در این صورت خط رنگی در نوار دیده نخواهد شد و نتیجهی تست مثبت گزارش میشود. البته خط دیگری بهعنوان شاهد وجود دارد که باید در تمام حالات دیده شود.
برای مثبت شدن تست باید میزان حداقل (Cut-off) آن در نمونه موجود باشد. این میزان در مورد مورفین ng /ml 300، در مورد کانابیس ng/ml 50 و در مورد متآمفتامین ng/dl 1000 است.
برای انجام تستها، ادرار در هر زمانی از شبانهروز جمع شود اشکالی ندارد. چنانچه ادرار در دمای ۲ تا ۸ درجهی سانتیگراد نگهداری شود، تست تا ۴۸ ساعت بعد هم قابل انجام است. برای زمان طولانیتر، نمونه باید فریز گردد و تست بعد از آب شدن نمونه انجام شود.
علل اختلال در آزمایش
شایعترین علل بروز اختلال در نتیجهی تستهای نواری شامل موارد زیر است:
خطا در نمونهگیری:
یکی از مهمترین دلایل بروز نتیجهی منفی (که هیچ ربطی هم به روش انجام تست ندارد!) بروز خطا در نمونهگیری است. معمولاً علیرغم حضور نمونهگیر و مشاهدهی مستقیم، بهجای نمونهی فرد مصرفکننده، نمونهی فرد سالم از سرنگ و… در ظرف تخلیه میشود! در چنین مواردی که معمولاً بیمار همکاری ندارد، کنترل درجهی حرارت نمونه بلافاصله بعد از جمعآوری کمک خواهد کرد. در مواردی نیز نمونهای غیر از ادرار ارایه میشود که متعاقباً توضیح داده خواهد شد.
خطاهای تکنیکی:
نوار تست باید بین ۱۰ تا ۱۵ ثانیه در ادرار نگه داشته شود. پس از آن قبل از خواندن جواب باید بهمدت ۵ دقیقه در یک سطح صاف غیرجاذب گذاشته شود. گزارش پاسخ سریع، بهویژه در یک دقیقهی اول و بعد از ۱۰ دقیقه، باعث پاسخ مثبت کاذب میشود.
رقیقکنندهها:
هر عاملی که باعث رقیق شدن ادرار شود، با پایین آوردن میزان Cut-off باعث پاسخ منفی کاذب میشود. در این موارد استفاده از نوارهای کمکی برای سنجش کراتینین، نیترات و گلوتامات ادرار میتواند رقت ادرار را نشان دهد. این نوارها در موارد ارایهی نمونهی غیرادراری نیز کمک میکند.
تغییرات PH:
اکثر تستها به تغییرات PH بین ۵ تا ۹ مقاوم هستند. کاهش یا افزایش PH فراتر از محدودهی فوق میتواند سبب اختلال در پاسخ شود. ریختن خون، مایع منی (Semen)، جوهر لیمو، سفیدکنندهها (Bleach) و… در ادرار گاهی با تغییر PH میتواند سبب اختلال شود. البته در این موارد علاوه بر ایجاد تغییرات ظاهری در رنگ و بو… استفاده از نوارهای سنجش PH کمک میکند.
زمان ردیابی مواد در ادرار
اکثر مواد تا ۷۲ ساعت پس از مصرف در ادرار قابل شناسایی است. در موارد اعتیاد مزمن و استفاده از مواد طولانیاثر مثل شیره، احتمال مثبت شدن تست در زمان طولانیتری پس از آخرین مصرف وجود دارد. زمان تقریبی ردیابی مواد مختلف در ادرار بهشرح زیر است:
حشیش: ۱ روز تا ۴ هفته
هروئین: ۳ تا ۴ روز
مورفین: ۲ تا ۳ روز
متادون: ۲ تا ۳ روز
آمفتامین: ۱ تا ۳ روز
کوکائین: ۲ تا ۴ روز
بنزودیازپین: ۳ روز تا ۳ هفته.
تداخلات دارویی
داروهای حاوی کدئین سبب بروز نتیجهی مثبت کاذب در تست مورفین میشود که در تست کروماتوگرافی (TLC) قابل تشخیص است و در محل شاهد کدئین لکه ایجاد میکند.
فنوباربیتال، دیفنوکسیلات و دکسترومتورفان تاثیری در نتیجهی تست نواری ندارند. همچنین مصرف ۴۰ میلیگرم فورزماید، علیرغم رقیق کردن ادرار، هیچ تاثیری در نتیجهی تست مورفین و بروز منفی کاذب ندارد.
مصرف قرصهای ضد حاملگی (کنتراسپتیوها) با دوز ۴ عدد HD تا ۳۶ ساعت سبب بروز منفی کاذب روی نتیجهی تستهای نواری و TLC میشود. کنتراسپتیو LD تغییری در نتیجهی تستها یا لکهای در TLC ایجاد نمیکند.
سایر دستههای دارویی رایج از جمله آمیتریپتیلین، دیازپام و آنتیبیوتیکها مثل آموکسیسیلین نیز معمولاً تداخلی در شناسایی مورفین ایجاد نمیکنند.
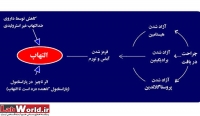
ادامه مطلب...التهاب یا برافروختگی پاسخ حفاظی بافت در برابر آسیب واردشده یا تخریب یاختهها است.
التهاب نوعی پاسخ موضعی بدن است که به دنبال خراش، بریدگی، سوختگی و یا هر نوع آسیب بافتی دیگر بروز میکند و باعث تورم، قرمزی، گرمی، و خارش محل آسیب دیده میشود.
التهاب یک پاسخ فیزیولوژیک به محرکهای گوناگون مانند عفونت و زخمهای بافتی است که به سرعت ایجاد شده و پایان مییابد.
برانگیزانندههای التهاب میتوانند میکروبیولوژیکی (باکتری، ویروس، قارچ) باشند یا شیمیایی (مواد حساسیتزا و غیره) یا جسمانی (گرما، پرتوهای یونساز، پرتوهای فرابنفش و غیره). التهابها همچنین ممکن است در پی واکنشهای خود ایمن بدن از حمله در رماتیسم پدید بیایند. بدن میکوشد از طریق التهاب عوامل آسیبزننده را برطرف کند و آسیب را ترمیم نماید.
داروهای ضد التهاب در فعالیت آنزیمهایی که موجب التهاب و تورم میشوند تاثیر میگذارد. عارضه التهاب به عوامل مختلف از جمله بیماری قلبی و سرطان ارتباط داده شدهاست.
یکی از اولین نتایج التهاب، مجزا کردن ناحیه آسیب دیده از باقیمانده بافتهاست. فضاهای بافتی و لنفاتیک در ناحیه ملتهب توسط لختههای فیبرینوژن مسدود میشوند و از این راه مایع به سختی در این فضا جریان مییابد. این مجزا کردن با دیوارکشی ناحیه آسیب دیده، انتشار باکتریها یا محصولات سمی را به تأخیر میاندازد. شدت روند التهابی معمولاً متناسب با میزان آسیب بافتی است. برای نمونه باکتریهای استافیلوکوک که بافتها را مورد تهاجم قرار میدهند، سمهای سلولی به شدت کشندهای آزاد میکنند.
گونه ها:
- ساده
- ویژه
- چرکی
- سمی
- واکنشی
- زایا
- نزلهای
- پارانشیمی
- سروزی
- ضربهای
- قرحهای
انواع:
- مزمن
- حاد
- بینابینی
عوامل:
- سوختگی
- حساسیتزاهای شیمیایی
- یخزدگی
- مواد سمی
- عفونت توسط بیمارگرها
- زخم، سطحی یا نفوذی
- واکنش ایمنی بدن در اثر بیشحساسی
- پرتو یونساز
- اجسام خارجی همچون خس و خاشاک
یک انگل اجباری درون سلولی است که میزبان عمده آن گربه است و توسط مدفوع گربه قابل انتشار میباشد این انگل قدرت آلوده کردن انواع مهره داران و پستانداران و پرندگان را نیز دارد.
بیماری زایی این انگل به روش های 1) اکتسابی 2) مادرزادی 3) چشمی 4) در افراد دارای نقص ایمنی انجام می شود. انتقال این عامل عفونی به زن باردار در هنگام بارداری می تواند باعث انتقال آن از طریق جفت به جنین شده و باعث ایجاد مشکلاتی از جمله سقط جنین و یا عفونتها و ناهنجاریهای مادرزادی سیستم عصبی مرکزی به دلیل تشکیل کیستهای نسجی تک یاخته در این محل در نوزاد تازه متولد شده گردد که وقوع هر یک بستگی به سن بارداری دارد. توکسوپلاسموز مادرزادی یکی از علل اصلی کوری و سایر نقایص مادرزادی نظیر مرده زایی، کوریورتینیت (التهاب مشیمیه و شبکیه)، کلسیفیکاسیون داخل مغزی، صدمات حرکتی – روانی و هیدروسفالی یا میکروسفالی می باشد.
روش های تشخیص
1- سرولوژی: بعنوان خط مقدم در تشخیص بیماری ارزشمند است اما از دقت پایینی برخوردار بوده و به تفسیر دقیقی نیاز دارد.
2- روش های ملکولی: با توجه به حساسیت و دقت این روش، قابلیت جداسازی و تکثیر ژنوم تک یاخته فوق در انواع مایعات بدن بعنوان یکی از بهترین روش های تشخیصی می توان از آن استفاده کرد.
نمونه های قابل تشخیص
خون، سرم، مایع آمنیوتیک، مایع نخاع (CSF)، مایع چشمی و یا بافت تازه باشد.
روش تشخیص سریع
Realtime PCR
ادامه مطلب...
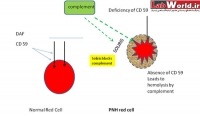
هموگلوبينوري حمله اي شبانه (PNH) يك بيماري هموليتیک اكتسابي مزمن است که علت دقيق آن هنوز مشخص نيست. به نظر مي رسد كه يك نقص اكتسابي داخلي در گلبول های قرمز باعث حساس شدن این سلولها به پروتئین های کمپلمان و در نتیجه همولیز داخل عروقی این سلولها می گردد. از جمله مواردی که نقص آن نقش بسیار مهمی در ایجاد این بیماری دارد می توان به نقص در دو پروتئین تنظیمی کمپلمان به نام CD55 و CD59 اشاره نمود.
در بیماری PNH، علائمی مانند درد شکمی، درد پشت، رنگ تیره ادرار به ویژه در صبح و ... وجود دارد. تقریبا در حدود 25% بیماران مبتلا به این بیماری دچار هموگلوبینوری در شب می باشند.
یافته های جدید در پاتوژنز بیماری
این بیماری نتیجه یک جهش سوماتیک در ژن PIG-A در سلولهای هماتوپویتیک می باشد. محصول این ژن آنزیمی است که باعث اضافه شدن GPI (گلیکوزیل فسفاتیدیل اینوزیتول) به چروتئین ها و لنگر انداختن این پروتئین ها در غشا می گردد. از جمله چروتئینهایی که با واسطه GPI در سطح غشا بروز می یابند می توان به CD59 و CD55 اشاره نمود. بروز موتاسیون در ژن PIG-A باعث عدم بروز این دو پروتئین بر سطح غشا میگردد و از آنجا که CD59 و CD55 باعث مهار فعا شدن کمپلمان بر سطح سلول های میزبان می شوند، نقص در این دو منجر به فعال گشتن کمپلمان و لیز RBC می گردد.
تستهای تشخیص آزمایشگاهی
- CBC
- Hams test
- Serum Hb and Haptoglobin
- Sucrose hemolysis test
- بررسی حضور CD59 و CD55 بر سطح گلبولهای قرمز به کمک فلوسیتومتری
همانطور که عنوان شد CD55 و CD59 از پروتئینهای تنظیمی کمپلمان هستند که نقص آنها باعث فعال شدن سیستم کمپلمان علیه گلبولهای قرمز و در نتیجه همولیز داخل عروقی این سلولها میگردد، بنابراین می توان اینگونه مطرح نمود که در کنار تستهای سنتی تر تشخیص بیماری مانند Hams test و Sucrose hemolysis tets، تست بررسی سطح CD55 و CD59 بر روی RBC به کمک فلوسیتومتری که از دقت و اختصاصیت بالایی برخوردار است ارزش زیادی در تشخیص بیماری PNH دارد. بخش ایمنولوژی آزمایشگاه نوبل با در اختیار داشتن تکنیک فلوسیتومتری خدمات ارزنده ای را در زمینه ایمنوفنوتایپینگ به پزشکان محترم ارائه می نماید.
ادامه مطلب...